कैंसर से बचाव कैसे करें? ट्यूमर से होने वाली मौतों का आंकड़ा कम हो सकता है, अगर हम खुद की देखभाल करते हैं, तो हमने खुद को व्यवस्थित रूप से जांचा। आप वास्तव में कैंसर और अन्य कैंसर के खिलाफ जीत सकते हैं! कैंसर कहां से आता है, इसका पता कैसे लगाया जाता है और इसका इलाज कैसे किया जाता है। कैंसर से बचाव कैसे करें?
कैंसर अपने रहस्यों को ज्यादा से ज्यादा हमारे सामने प्रकट कर रहा है। ट्यूमर (घातक लोगों सहित, जैसे कि कैंसर) का तेजी से इलाज किया जा रहा है, और वैज्ञानिक लगातार हमारे दुश्मन नंबर एक को परिभाषित करने पर काम कर रहे हैं। हम लगभग हर साल नए उपचार के बारे में सीखते हैं। और यद्यपि हम वर्तमान में नियोप्लास्टिक रोगों को रोकने में असमर्थ हैं, कई मामलों में हम इसके विकास के प्रारंभिक चरण में कैंसर का पता लगाने और प्रभावी ढंग से इलाज करने में सक्षम हैं।
कैंसर और अन्य कैंसर कहां से आते हैं?
हम पर लगभग 200 विभिन्न कैंसर हैं। उनमें से लगभग प्रत्येक की एक अलग पृष्ठभूमि है और अलग-अलग विकसित होती है। वैज्ञानिक अभी भी यह पता लगाने की कोशिश कर रहे हैं कि शरीर दूसरों से अलग पहली कोशिका क्यों और कैसे बनाता है, जिससे एक कैंसर पैदा होता है। कई सिद्धांत हैं। अधिकांश वैज्ञानिक आनुवंशिक अनुसंधान पर ध्यान केंद्रित करते हैं। उनकी राय में, शरीर में एक दोषपूर्ण कोशिका दिखाई देने वाली संभावित तथ्य डीएनए स्तर पर क्षति से निर्धारित होती है (डीऑक्सीराइबोन्यूक्लिक एसिड - एक सर्पिल-मुड़ अणु जो गुणसूत्र बनाता है; जिसमें पूरे शरीर की संरचना के लिए एक पूर्ण कोड होता है)।
कैंसर एक शब्द है जिसका उपयोग अक्सर कैंसर का वर्णन करने के लिए किया जाता है। इस बीच, कैंसर घातक नियोप्लाज्म में से एक है। याद रखें - सभी कैंसर कैंसर है, लेकिन सभी कैंसर कैंसर नहीं हैं।
हमारी कोशिकाएं लगातार विभाजित हो रही हैं। प्रत्येक विभाजन के साथ, पुराने बंद हो जाते हैं, लेकिन पहले वे अपनी आनुवंशिक जानकारी को नए लोगों को देते हैं। इसका मतलब है कि वे अपने पूर्ववर्तियों के समान कार्य करेंगे। कभी-कभी इन प्रक्रियाओं में त्रुटियां होती हैं। कुछ त्रुटियों के कारण बेटी कोशिका के व्यवहार में परिवर्तन होता है। वंशानुगत आनुवंशिक सामग्री में इस परिवर्तन को उत्परिवर्तन कहा जाता है। उदाहरण के लिए, यह एक सेल को सामान्य से अधिक और तेजी से विभाजित करने और कैंसर को जन्म देने का कारण बन सकता है। उत्परिवर्तन विरासत में मिल सकता है, और इसलिए कैंसर वाले लोगों के वंशज कैंसर के शिकार होते हैं।
दुर्भाग्य से, हम अपने स्वयं के प्रतिबंध के लिए भी कार्य करते हैं, जैसे हम निकास धुएं, सिगरेट से धूम्रपान करते हैं, अक्सर स्मोक्ड उत्पादों को खाते हैं, जो सभी डीएनए को नुकसान पहुंचा सकते हैं और कैंसर की संभावना को बढ़ा सकते हैं। इसके अलावा, डॉक्टरों को यकीन है कि कुछ वायरस एक स्वस्थ कोशिका को कैंसर में बदल सकते हैं, उदाहरण के लिए, मानव पैपिलोमावायरस (एचपीवी) के साथ संक्रमण गर्भाशय ग्रीवा के कैंसर के विकास में योगदान देता है।
नियोप्लाज्म में, सौम्य (सौम्य) और घातक होते हैं। एक सौम्य नियोप्लाज्म (सौम्य - नियोप्लाज्मा बेनिग्नम) स्पष्ट रूप से आस-पास के ऊतकों से सीमांकित होता है या संक्रमित होता है। उसकी कोशिकाएं रक्त में नहीं मिल सकतीं। यह कभी मेटास्टेसिस नहीं करता है।
घातक नवोप्लाज्म (नियोप्लाज्मा मालिग्नम) घाव हैं जो आसपास के ऊतकों में घुसपैठ करते हैं और उनकी कोशिकाएं रक्त और लसीका प्रणालियों में प्रवेश करती हैं। वे पूरे शरीर में यात्रा करते हैं, रोग को मेटास्टेसिस करते हैं। कई प्रकार के घातक नवोप्लाज्म हैं - कैंसर, सार्कोमा, लिम्फोमा, केंद्रीय तंत्रिका तंत्र के ट्यूमर, मेलेनोमा।
जानने लायककैंसर एक घातक नवोप्लाज्म है जो शरीर के विभिन्न अंगों से एपिडर्मल कोशिकाओं या एपिथेलियल कोशिकाओं से विकसित होता है, जैसे कि त्वचा, ग्रंथि, म्यूकोसा, पाचन तंत्र की परत, थायरॉयड ग्रंथि और अग्न्याशय। "ब्रेन कैंसर" और "बोन कैंसर" शब्द गलत हैं क्योंकि इन क्षेत्रों में कोई उपकला ऊतक नहीं है।
अनुशंसित लेख:
कैंसर या कैंसर? ऐसा क्या है - क्या हर ट्यूमर कैंसर है?कैंसर की रोकथाम - आवश्यक अनुसंधान
प्रत्येक महिला को हर महीने अपने स्तनों की जांच करनी होती है - पहली अवधि से लेकर उसके जीवन के अंत तक। हालांकि, स्व-परीक्षण ट्यूमर का केवल तभी पता लगा सकता है जब वह लगभग 1 सेमी व्यास का हो। मैमोग्राफी और ब्रेस्ट अल्ट्रासाउंड द्वारा बहुत छोटे परिवर्तनों का पता लगाया जाता है। अच्छे समय में सर्वाइकल कैंसर का पता लगाने के लिए, आपको हर साल पैप स्मीयर के लिए जाना चाहिए।
कैंसर को हराने की संभावना काफी हद तक इस बात पर निर्भर करती है कि यह कितनी जल्दी पाया जाता है। तथाकथित कैंसर के विशाल बहुमत का पता चला विकास के पूर्व-आक्रामक (शून्य) चरण पूरी तरह से इलाज योग्य है। रोग के विकास के इस स्तर पर, हम स्वयं किसी भी घाव को नोटिस करने में सक्षम नहीं हैं। इस कारण से, हमें व्यवस्थित रूप से निवारक परीक्षाओं से गुजरना चाहिए।
40 वर्ष से अधिक आयु के पुरुषों को हर साल प्रोस्टेट (प्रोस्टेट) की जांच करवानी चाहिए। गुदा परीक्षा - गुदा के माध्यम से - डॉक्टर इस ग्रंथि के आकार और स्थिरता में परिवर्तन का पता लगाने की अनुमति देता है। यदि उन्हें संदेह है, तो आपका डॉक्टर आपको अतिरिक्त विश्लेषणों के लिए संदर्भित कर सकता है, जैसे रक्त पीएसए प्रतिजन परीक्षण।
बदले में, कोलोरेक्टल कैंसर के शुरुआती चरण में फेकल मनोगत रक्त परीक्षण का पता लगाया जा सकता है (आंत्र कैंसर के पारिवारिक इतिहास वाले लोगों को यह परीक्षण हर साल करना चाहिए, और हर - हर साल उनके 50 के दशक में)। यदि आप जोखिम में हैं या एक पॉलीप है (यह अक्सर कैंसर विकसित करता है), एक अधिक मूल्यवान परीक्षा एक कोलोनोस्कोपी है, यानी एक आंत के माध्यम से आंत के अंदर का दृश्य।
धूम्रपान करने वालों या जोखिम वाले लोगों को हर साल छाती का एक्स-रे करवाना चाहिए। ऐसा परीक्षण फेफड़ों के कैंसर के निदान में सहायक हो सकता है। एक अधिक विस्तृत परीक्षा, हालांकि, ब्रोंकोस्कोपी (तथाकथित ब्रोन्कोस्कोपी - एक स्पेकुलम या फाइबर ऑप्टिक एंडोस्कोप के माध्यम से उन्हें देखना) है।
यह हर 1-2 साल में पेट की गुहा के अल्ट्रासाउंड के लायक भी है। यह सरल परीक्षण अक्सर पेट में छोटे ट्यूमर का भी पता लगाता है।
एक आवर्धक कांच के नीचे एक ट्यूमर
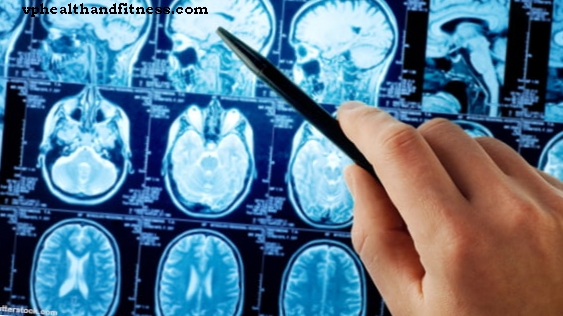
यदि एक ट्यूमर पाया जाता है, तो डॉक्टर आमतौर पर करीब से देखना चाहते हैं। गणना किए गए टोमोग्राफी, चुंबकीय अनुनाद इमेजिंग या पॉज़िट्रॉन एमिशन टोमोग्राफी जैसे परीक्षणों से आप ट्यूमर के स्थान की सही जाँच कर सकते हैं, इसके आकार और संरचना का निर्धारण कर सकते हैं, साथ ही यह भी पता लगा सकते हैं कि क्या यह पहले से ही मेटास्टेसाइज़ हो चुका है।
कभी-कभी हमें बायोप्सी से भी गुजरना पड़ता है। इसमें एक विशेष सुई (आमतौर पर अल्ट्रासाउंड नियंत्रण के तहत) के साथ ट्यूमर को पंचर करना और सूक्ष्म परीक्षा के लिए ऊतकों को इकट्ठा करना शामिल है। विशेषज्ञ तब एकत्रित ऊतकों (तथाकथित खंड) को देखता है और ट्यूमर की प्रकृति का आकलन कर सकता है: चाहे घाव सौम्य या घातक हो।
खून के निशान
यदि हमारे तत्काल परिवार के किसी व्यक्ति को कैंसर हुआ है, तो हम बढ़े हुए जोखिम में हो सकते हैं। हम बीमार होने की अधिक संभावना रखते हैं, लेकिन इसका मतलब यह नहीं है कि हम बीमार हो जाएंगे। कभी-कभी एक साधारण रक्त परीक्षण आपके डर को दूर करने और अधिक शांति से सोने के लिए पर्याप्त है।
कैंसर मार्कर, जिसे नियोप्लास्टिक मार्कर के रूप में भी जाना जाता है, विभिन्न संरचनाओं के रसायन हैं जो हमारे शरीर के ऊतकों में उत्पन्न होते हैं। स्वस्थ में - उनमें से बहुत कम हैं। हालांकि, जब कैंसर होता है, तो उनका स्तर तेजी से बढ़ता है।
मार्कर एंटीजन, प्रोटीन, एंजाइम या हार्मोन का रूप ले सकते हैं। वे रक्त में मिल जाते हैं और पूरे शरीर में इसके साथ प्रसारित होते हैं। दुर्भाग्य से, एक ट्यूमर कई मार्करों का उत्पादन कर सकता है। क्या अधिक है, एक प्रकार का कैंसर अन्य ट्यूमर के मार्करों की विशेषता पैदा कर सकता है। उदाहरण के लिए, शरीर में मार्कर सीए 125 की उपस्थिति डिम्बग्रंथि के कैंसर का संकेत दे सकती है, लेकिन अग्नाशयी कैंसर भी। हालांकि, कुछ मार्कर दृढ़ता से एक विशिष्ट ट्यूमर की उपस्थिति का सुझाव दे सकते हैं, जैसे कि पीएसए मार्कर विकास के बहुत प्रारंभिक चरण में प्रोस्टेट कैंसर का पता लगाने की अनुमति देता है।
चूंकि मार्कर सजातीय पदार्थ नहीं हैं, इसलिए डॉक्टर आमतौर पर हमें तथाकथित प्रदर्शन करने का आदेश देते हैं एक मार्कर पैनल (लेबल का एक सेट) जो आपको चल रहे नियोप्लास्टिक प्रक्रिया के प्रकार को निर्धारित करने की अनुमति देता है। मार्कर एक एकत्रित रक्त के नमूने से निर्धारित किए जाते हैं। हालांकि, यह न केवल उनकी उपस्थिति है जो महत्वपूर्ण है, बल्कि अनुमेय मानदंड से ऊपर की राशि भी है। यदि मानदंड काफी हद तक पार हो गया है, तो इसका मतलब हमेशा नियोप्लास्टिक रोग का विकास नहीं है (हालांकि यह आमतौर पर है)। कुछ मार्करों का ऊंचा स्तर भी यकृत, अग्न्याशय या गुर्दे की बहुत गंभीर सूजन से जुड़ा हो सकता है।
यदि मार्कर उच्च हैं, तो परिणामों की आनुवंशिक-ऑन्कोलॉजिकल व्याख्या आवश्यक है। उसके बाद ही, डॉक्टर आगे के परीक्षण, जैसे मैमोग्राफी, कंप्यूटेड टोमोग्राफी या चुंबकीय अनुनाद इमेजिंग का आदेश दे सकते हैं। लगभग 90 प्रतिशत कैंसर की घटना परिवार के अतीत से संबंधित नहीं है। 100 में से लगभग 90 परीक्षण व्यक्ति "कैंसर की आशंका" के लिए जीन का पता लगाने में विफल रहते हैं। हालांकि, यदि परिवार में एक ही नियोप्लाज्म अक्सर दिखाई देता है, तो यह एक आनुवंशिक क्लिनिक का दौरा करने और उचित परीक्षणों के लिए पूछने के लायक है। आपको अपने GP से रेफरल की आवश्यकता नहीं है।
अनुशंसित लेख:
ट्यूमर मार्कर (ट्यूमर संकेतक): अनुसंधान के प्रकार और परिणामकैंसर के लिए आनुवंशिक परीक्षण
यदि पहले साक्षात्कार से पता चलता है कि हमें अपने स्वयं के स्वास्थ्य के लिए डरने का अधिकार हो सकता है, तो हम खुद को एक विशेष निवारक कार्यक्रम में पाएंगे। हम यहां किसी शोध के लिए भुगतान नहीं करते हैं। अन्य बातों के अलावा, ट्यूमर मार्कर, लेकिन यह भी जीन की तलाश करता है जो रोग के लिए पूर्वगामी हो सकता है। उदाहरण के लिए, महिलाओं में - BRCA1 जीन (स्तन कैंसर की प्रवृत्ति के लिए जिम्मेदार); जब पूर्वजों कोलोरेक्टल कैंसर से पीड़ित थे - CHEK2 जीन। जिन लोगों को कोलोरेक्टल कैंसर है, लेकिन आंत का जंतु नहीं है, वे ऐसे रिपेयर जीन की तलाश कर रहे हैं जो दोषपूर्ण डीएनए के टुकड़े की मरम्मत कर सकें। इन जीनों की उत्तेजना बीमारी को बढ़ने से रोक सकती है।
हर कोई जो पहली बैठक में एक आनुवंशिक क्लिनिक में आता है, एक डॉक्टर के साथ निर्धारित करता है जिसे परिवार के सदस्य को आनुवंशिक उत्परिवर्तन की तलाश शुरू करनी चाहिए। यदि संभव हो तो, एक व्यक्ति जो पहले से ही कैंसर से पीड़ित है, आमतौर पर चुना जाता है। इसके लिए धन्यवाद, उस जीन को खोजना आसान है जो किसी दिए गए परिवार में नाखुशी का कारण है। जब इसे टैग किया जाता है, तो इसे अन्य सदस्यों के लिए देखा जाता है। जिनके पास है, वे तथाकथित के पास जाते हैं अधिकतम जोखिम के समूह और अन्य विशेषज्ञ परीक्षाओं के अधीन हैं। दूसरी ओर, जिन लोगों को "अपराधी जीन" नहीं मिला है, वे केवल क्लिनिक के अवलोकन के तहत रहते हैं (फिर नियंत्रण निर्धारित समय सीमा के भीतर विशिष्ट परीक्षणों के लिए रिपोर्ट करना होगा)।
आनुवांशिक परामर्श
पोलैंड में उनमें से 20 से अधिक हैं। वे सभी ऑन्कोलॉजी केंद्रों में काम करते हैं। वंशानुगत कैंसर की संवेदनशीलता के लिए अधिकांश आनुवंशिक क्लीनिक परीक्षण नि: शुल्क हैं।उनके पते वेबसाइट पर पाए जा सकते हैं: http://www.genetyka.com/
मौसम का कैंसर
कभी-कभी ऐसा होता है कि हमें कैंसर नहीं है, लेकिन विशेषज्ञ परीक्षणों ने पुष्टि की है कि बीमारी विकसित होने का जोखिम बहुत अधिक है। फिर डॉक्टर हमें निवारक क्रिया और उपचार प्रदान करते हैं। कभी-कभी वे बहुत कठोर होते हैं - वंशानुगत कोलोरेक्टल कैंसर के मामले में, यह एक colectomy हो सकता है, अर्थात् बड़ी आंत का रोगनिरोधी निष्कासन। यह तब किया जाता है जब आंत में कई पॉलीप्स (उनमें से सैकड़ों) का पता लगाया जाता है (दोषपूर्ण जीन के अलावा) और यह कैंसर विकसित होने से कुछ समय पहले की बात है। इस तथ्य के कारण कि ऑपरेशन के दौरान छोटी आंत का एक हिस्सा एक विशेष जलाशय में बनाया जा सकता है, शौच के प्राकृतिक मार्ग को बनाए रखना संभव है।
बदले में, थायरॉयड ग्रंथि को हटाने के लिए मध्यस्थ थायरॉयड कैंसर की घटना के लिए जिम्मेदार जीन के वाहक पेश किए जाते हैं। बचपन में भी, क्योंकि कई वर्षों के अवलोकन से पता चला है कि 100 प्रतिशत। इस जीन के वाहक बाद में कैंसर का विकास करते हैं। थायरॉइड ग्रंथि को जल्दी हटाने से बस जान बच जाती है।
रोगनिरोधी सर्जरी अब पेश की जा सकती है, उदाहरण के लिए, गर्भाशय, डिम्बग्रंथि या स्तन कैंसर के खतरे में महिलाओं को। हालत पहले से ही नियोजित बच्चों का जन्म है।
कैंसर का उपचार
अब तक, कैंसर के खिलाफ लड़ाई में सबसे प्रभावी हथियार सर्जरी है। लेकिन यह हमेशा ट्यूमर को हटाने के लिए पर्याप्त नहीं होता है। कभी-कभी पूरक चिकित्सा की आवश्यकता होती है।
समय के साथ, कुछ परिवर्तन कैंसर में विकसित हो सकते हैं। यह कोलोन पॉलीप्स, त्वचा पर कुछ थायरॉयड नोड्यूल्स या असामान्य रंजित घावों के मामले में है। आप कैंसर का अनुमान लगा सकते हैं और घातक होने से पहले घावों को हटा सकते हैं। हालांकि, इस तरह की कार्रवाई हमेशा संभव नहीं होती है और फिर हमें घुसपैठिए से लड़ना पड़ता है।
कैंसर की सर्जरी
यदि ट्यूमर को विकास के प्रारंभिक चरण में पता चला है, तो यह अक्सर आसपास के ऊतकों के साथ ट्यूमर को हटाने के लिए पर्याप्त है (यह तथाकथित सुरक्षा मार्जिन है)। कभी-कभी, हालांकि, आपको सभी उत्परिवर्तित कोशिकाओं से छुटकारा पाने और बीमारी को वापस आने से रोकने के लिए एक पूरे अंग (जैसे स्तन) को बाहर निकालने की आवश्यकता होती है। यदि डॉक्टरों को संदेह है कि कैंसर अधिक उन्नत चरण में है, तो वे पास के लिम्फ नोड्स को भी हटा देते हैं।
सर्जिकल हस्तक्षेप के परिणामस्वरूप, डॉक्टर लगभग 25% जीवन बचाने के लिए प्रबंधन करते हैं। बीमार।
ट्यूमर को हटाने के लिए सर्जरी के लिए सर्जिकल चीरा नहीं होना चाहिए। अक्सर डॉक्टर उपयोग करते हैं:
- एंडोस्कोपी - का उपयोग फुफ्फुस गुहा (थोरैकोस्कोपी) या पेरिटोनियल गुहा (लैप्रोस्कोपी) के अंदर सर्जरी के लिए किया जाता है। इस तकनीक से, एक बड़े निशान से बचा जाता है।
- अल्ट्रासाउंड - यह विधि एक विशेष चाकू का उपयोग करती है जो अल्ट्रासाउंड द्वारा उच्च आवृत्ति पर कंपन किया जाता है। यह लगभग रक्तहीन हटाने की अनुमति देता है जैसे कि पैरेन्काइमल अंगों के कुछ हिस्सों (जैसे गुर्दे या यकृत)।
- लेजर - का उपयोग त्वचा में परिवर्तन, पाचन तंत्र के श्लेष्म झिल्ली, श्वसन पथ और जननांग प्रणाली के उपचार के लिए किया जाता है। लेजर के साथ नियोप्लास्टिक परिवर्तनों को हटाना घुटकी, ट्रेकिआ और बड़ी आंत में परिवर्तन के उपचार में विशेष रूप से उपयोगी है।
- क्रायोथेरेपी - छोटे, सौम्य, सतही घावों (जैसे श्लेष्मा झिल्ली पर) को हटाने के लिए, एक नाइट्रोजन को तरल नाइट्रोजन के साथ -80 डिग्री सेल्सियस के तापमान पर ठंडा किया जाता है। ठंडा रोगग्रस्त कोशिकाओं को नष्ट कर देता है।
- इलेक्ट्रोसर्जरी - इसका उपयोग छोटे, सतही और सौम्य घावों के इलाज के लिए किया जाता है। विभिन्न आकृतियों के विशेष इलेक्ट्रोड का उपयोग किया जाता है, उच्च आवृत्ति वर्तमान द्वारा गरम किया जाता है। उच्च तापमान का रोगग्रस्त कोशिकाओं पर विनाशकारी प्रभाव पड़ता है।
कैंसर का उपचार - विकिरण चिकित्सा
ज्यादातर यह सर्जिकल उपचार को पूरक करता है। यदि डॉक्टरों को लगता है कि कैंसर के कुछ "बचे हुए" हो सकते हैं, तो वे इसे विकिरण के साथ नष्ट करने की कोशिश करते हैं - सबसे अधिक बार एक्स-रे या गामा विकिरण। जब रोगी को एक निश्चित दूरी से विकिरणित किया जाता है - यह टेलरेडियोथेरेपी है। यदि विकिरण स्रोत को सीधे ट्यूमर पर या इसके आसपास के क्षेत्र में रखा जाता है - ब्रैकीथेरेपी।
रेडियोथेरेपी, किसी भी अन्य विधि की तरह, अवांछनीय दुष्प्रभावों के बिना नहीं है। यह कैंसर कोशिकाओं को मारता है, लेकिन यह शरीर को कमजोर भी करता है और रोशनी के बिंदु पर कुछ स्वस्थ कोशिकाओं को नष्ट कर देता है। तथाकथित के प्रभाव हम एक निश्चित देरी के साथ विकिरण बीमारी का अनुभव कर सकते हैं, जैसे कि मतली और उल्टी रेडियोथेरेपी के कई घंटे या दिन बाद हो सकती है। जब ये लक्षण कम हो जाते हैं, तो अस्थि मज्जा में प्रतिकूल परिवर्तन जारी रहता है, उदाहरण के लिए परिधीय रक्त में एरिथ्रोसाइट्स (लाल रक्त कोशिकाओं), ल्यूकोसाइट्स (सफेद कोशिकाएं) और थ्रोम्बोसाइट्स (प्लेटलेट्स) की संख्या घट जाती है, जो प्रतिरक्षा को कम करती है और रक्त के थक्के को कम करती है। कुछ मामलों में, जहां विकिरण क्षेत्र व्यापक था, भूख की हानि, बुखार, और दस्त हो सकता है। कभी-कभी ऊतक परिगलन और एरिथेमा (और यहां तक कि अल्सरेशन) विकिरण स्थल पर होते हैं। उपचार के बाद, इनमें से अधिकांश लक्षण बिना किसी निशान को छोड़े गायब हो जाते हैं।
अनुशंसित लेख:
रेडियोथेरेपी: यह कैसे काम करता है? विकिरण चिकित्सा के दुष्प्रभावों को जानना अच्छा हैकैंसर के आँकड़े
- दुनिया में 40 मिलियन लोग कैंसर से पीड़ित हैं।
- पोलिश कैंसर संघ के डेटा से पता चलता है कि पोलैंड में हर दिन 300 लोगों को पता चलता है कि उन्हें कैंसर है।
- उनमें से 220 के मरने की संभावना है। लगभग 30% को स्थायी रूप से ठीक किया जा सकता है। बीमार।
1960 के दशक की शुरुआत में महिलाओं में सर्वाइकल कैंसर सबसे आम बीमारी थी, जिसके बाद स्तन कैंसर हुआ। स्तन कैंसर अब अधिक सामान्य है, फेफड़ों के कैंसर के बाद, ग्रीवा कैंसर के बाद।
1960 के दशक की शुरुआत में, पुरुषों में अक्सर गैस्ट्रिक कैंसर होता था, उसके बाद फेफड़ों का कैंसर। अब फेफड़ों का कैंसर आगे चल रहा है, जिसके बाद प्रोस्टेट कैंसर और पेट का कैंसर है।
कैंसर का इलाज - कीमोथेरेपी
कैंसर कोशिकाएं लगातार विभाजित हो सकती हैं। इस संपत्ति को जानने के बाद, वैज्ञानिक दवाओं का विकास करते हैं जो साइटोस्टिक रूप से कार्य करते हैं, अर्थात कोशिका विभाजन को रोकते हैं। उन्हें मौखिक रूप से या ड्रिप के रूप में लिया जाता है। आमतौर पर ड्रिप अस्पताल में लेनी पड़ती है। इसमें मिनट या घंटे भी लगते हैं। यदि साइटोस्टैटिक्स को अक्सर और लंबे समय तक लिया जाता है - डॉक्टर त्वचा के नीचे एक प्लास्टिक के कंटेनर को प्रत्यारोपित कर सकते हैं जहां से दवाओं का संचालन किया जाता है। कीमोथेरेपी प्रत्येक रोगी के लिए व्यक्तिगत रूप से चुनी जाती है।
साइटोस्टैटिक्स लेने के भी इसके दुष्प्रभाव हैं। सबसे पहले, इसका अस्थि मज्जा पर नकारात्मक प्रभाव पड़ता है। इसके परिणामस्वरूप एनीमिया, थकान और नींद आ सकती है। प्रतिरक्षा भी कम हो जाती है, इसलिए संक्रमण का खतरा बढ़ जाता है। कीमोथेरेपी के दौरान, आपको रक्त चित्र (रक्त गणना करना) की जांच करनी चाहिए और, यदि आवश्यक हो, एक आधान से गुजरना चाहिए या ऐसी तैयारी लेनी चाहिए जो अस्थि मज्जा के नवीकरण को गति प्रदान करे।
कीमोथेरेपी अन्य अस्थायी दुष्प्रभाव भी पैदा कर सकती है: बालों का झड़ना, भंगुर नाखून, पराबैंगनी के लिए अतिसंवेदनशीलता (आप धूप सेंकना और एक धूपघड़ी का उपयोग नहीं कर सकते हैं), पाचन समस्याओं - कब्ज या दस्त, मतली, उल्टी, भूख की कमी।
अनुशंसित लेख:
कीमोथेरेपी: प्रकार। कीमोथेरेपी कैसे काम करती है?कैंसर की घटनाओं में 46% की वृद्धि हुई। और इसे और भी बुरा होना है
पोलैंड में ऑन्कोलॉजिकल उपचार की प्रभावशीलता यूरोपीय संघ के अधिकांश देशों की तुलना में खराब है। घातक नवोप्लाज्म पोलैंड में मौत का दूसरा सबसे आम कारण है। 2018 NIK की रिपोर्ट के अनुसार 1999 से, मामलों की संख्या में 46% की वृद्धि हुई है और 23.2% लोगों की मृत्यु हुई है।
"पोलैंड, हंगरी और क्रोएशिया के साथ, शीर्ष तीन यूरोपीय संघ के देशों में घातक नवोप्लाज्म से उच्चतम मृत्यु दर के साथ है। पोलैंड में, फेफड़े और पेट के कैंसर सबसे खतरनाक साबित होते हैं, इसके अलावा, पुरुषों में प्रोस्टेट और मूत्राशय के कैंसर, और महिलाओं में स्तन और डिम्बग्रंथि के कैंसर"। - सुप्रीम चैंबर ऑफ कंट्रोल को सूचित किया।
और इसे और भी बुरा होना है। विशेषज्ञों के अनुसार, 2025 तक ऑन्कोलॉजिकल रोगों की घटनाओं में 25% से अधिक की वृद्धि होगी, और कैंसर तब पोलैंड में मृत्यु का मुख्य कारण बन जाएगा।
NIK की रिपोर्ट के जवाब में, स्वास्थ्य मंत्री ने ऑन्कोलॉजी पर खर्च में वृद्धि की घोषणा की।

स्रोत: कैंसर के उपचार की उपलब्धता और प्रभाव https://www.nik.gov.pl/plik/id,15932,vp,18449.pdf
कैंसर का इलाज - हार्मोन थेरेपी
कुछ प्रकार के कैंसर (जैसे स्तन, प्रोस्टेट) को हार्मोन-निर्भर ट्यूमर कहा जाता है, जिसका अर्थ है कि उनके विकास को कुछ हार्मोनों से प्रभावित किया जा सकता है। फिर, कीमोथेरेपी के अलावा, हार्मोन उपचार अक्सर उपयोग किया जाता है। इससे संपूर्ण चिकित्सा की प्रभावशीलता बढ़ जाती है। महिलाओं में, स्तन कैंसर के खिलाफ लड़ाई कभी-कभी अंडाशय के कार्य को अवरुद्ध करने या यहां तक कि उन्हें हटाने की आवश्यकता होती है। यह निर्णय तब डॉक्टर और उनके मरीज द्वारा किया जाता है।
कैंसर के इलाज के नए तरीके
हर दिन, वैज्ञानिक प्रयोगशालाएं कैंसर से निपटती हैं। वैज्ञानिक कैंसर के हत्यारे को खोजने की होड़ में लगे हैं। कभी-कभी वे गोली की तरह बाड़ को मारते हैं, लेकिन कभी-कभी वे नोबेल पुरस्कार जैसी खोज करते हैं।
ऑन्कोलॉजिस्ट द्वारा हाल ही में उपयोग की जाने वाली चिकित्सा ने हमें कमजोर कर दिया, शरीर की बीमार और स्वस्थ कोशिकाओं को नष्ट कर दिया। उन्होंने कई दुष्प्रभाव भी पैदा किए।
वर्तमान में, कैंसर कोशिकाओं की संरचना की समझ के लिए धन्यवाद, और विशेष रूप से उनकी सतह पर रिसेप्टर्स, वैज्ञानिकों ने तथाकथित विकसित किया है लक्षित चिकित्सा। उनके ढांचे में इस्तेमाल की जाने वाली ऑन्कोलॉजिकल दवाएं केवल रोगग्रस्त कोशिकाओं को उल्लेखनीय परिशुद्धता के साथ नष्ट करती हैं। वो कैसे काम करते है? खैर, कैंसर कोशिकाओं की सतह पर रिसेप्टर्स नामक अनुमान हैं। यह प्लग के लिए एक सॉकेट की तरह है। प्लग रसायन होते हैं जो नाभिक को विभाजित करने के लिए एक संकेत देते हैं, अर्थात् ट्यूमर बढ़ने के लिए। नवीनतम ऑन्कोलॉजिकल तैयारी झूठी प्लग की तरह हैं। वे रिसेप्टर्स (सॉकेट्स) को ब्लॉक करते हैं और इस प्रकार सेल की सतह और उसके नाभिक के बीच सूचना के आदान-प्रदान को रोकते हैं। इस तरह से विभाजन की प्रक्रिया मर जाती है और कोशिका मर जाती है।
भूखे सेल
कैंसर दवाओं का दूसरा समूह कैंसर कोशिकाओं की सतह पर रिसेप्टर्स को अवरुद्ध करता है, लेकिन केवल उन पदार्थों को स्रावित करता है जो रक्त वाहिकाओं के विकास को उत्तेजित करते हैं जो पोषक तत्वों और ऑक्सीजन के साथ ट्यूमर की आपूर्ति करते हैं। यह धमनी और नसों के घने नेटवर्क के विकास को रोकता है, और "भूखी" कैंसर कोशिकाएं मर जाती हैं।
मूल कोशिका
जैसा कि यह पता चला है, उन्हें न केवल गर्भनाल रक्त से, बल्कि वयस्कों से भी प्राप्त किया जा सकता है, जैसे अस्थि मज्जा या वसा ऊतक से। जब ठीक से तैयार किया जाता है, तो वे शरीर के किसी भी ऊतक में बदल सकते हैं, जैसे कि हृदय, यकृत, अग्न्याशय, गुर्दे और यहां तक कि आंख का रेटिना। दुर्भाग्य से, स्टेम सेल हमें कैंसर का इलाज नहीं करते हैं, लेकिन इसके हटाने के बाद, वे क्षतिग्रस्त अंग को कुछ हद तक पुन: उत्पन्न कर सकते हैं।
जीन चिकित्सा
डॉक्टरों का मानना है कि जीन थेरेपी 8-10 वर्षों में मनुष्यों में व्यापक रूप से उपयोग की जाएगी। वैज्ञानिक पहले से ही एक जीन को ट्यूमर में पेश कर सकते हैं जो कैंसर कोशिकाओं में प्रशासित दवा की एकाग्रता को बढ़ाता है। यह आपको कीमोथेरेप्यूटिक एजेंटों की खुराक को कम करने की अनुमति देता है, साथ ही आसपास के स्वस्थ ऊतकों पर इन दवाओं के प्रतिकूल प्रभावों को सीमित करता है। वर्तमान में, इस पद्धति की प्रभावशीलता निर्धारित करने के लिए दुनिया भर के कई केंद्रों में नैदानिक परीक्षण चल रहे हैं।
अनुशंसित लेख:
स्टेम सेल स्ट्रेंथमासिक "Zdrowie"














-to-badanie-rozpoznajce-choroby-mzgu-na-czym-polega-eeg.jpg)