डर्माटोफाइटिस त्वचा के सामान्य संक्रमणों में से एक है। इस समूह में डर्माटोफाइट्स, यानी अपूर्ण कवक के कारण संक्रमण शामिल हैं। जोखिम कारकों की व्यापकता के कारण, मामलों की संख्या लगातार बढ़ रही है। डर्मैफाइटिस के प्रकार और लक्षण क्या हैं? प्रभावी ढंग से इस तरह के संक्रमण का इलाज कैसे करें?
डर्माटोफाइटिस सबसे अधिक बार खोपड़ी, पैर, चिकनी त्वचा और नाखूनों को प्रभावित करता है। यह अनुमान है कि हाल के वर्षों में डर्माटोफाइट्स की संख्या में वृद्धि हुई है, जो कई कारकों से प्रभावित है, जिसमें शामिल हैं घटी हुई प्रतिरक्षा से जुड़ी स्थितियां: एड्स, इम्युनोसुप्रेशन, जिकोकोर्टिकोस्टेरॉइड, साइटोस्टैटिक या इम्यूनोसप्रेसेरिव दवाओं के उपयोग से।
गैर-प्रतिरक्षाविज्ञानी कारक, जैसे मधुमेह, मोटापा और हाइपोथायरायडिज्म भी एक महत्वपूर्ण भूमिका निभाते हैं। सार्वजनिक स्थानों पर होने के नाते, उच्च तापमान और आर्द्रता भी डर्माटोफाइटिस के विकास में योगदान करते हैं।
खोपड़ी की जिल्द की सूजन
स्कैल्प डर्माटोफाइटिस एक कवक संक्रमण है जो मुख्य रूप से बच्चों को प्रभावित करता है, लेकिन वयस्कों में दुर्लभ है। माइकोसिस में, हम सतही रूप को भेद कर सकते हैं, जो मुख्य रूप से एन्थ्रोपोफिलिक डर्माटोफाइट्स (उनके प्राकृतिक जलाशय मनुष्यों) के कारण होता है, और ज़ोफिलिक डर्माटाइटिस के संक्रमण के मामले में गहरा रूप है। यौवन के बाद मोम का रूप जारी रह सकता है, और वयस्कों में भी संक्रमित होता है। यह आम रोजमर्रा की वस्तुओं के उपयोग के माध्यम से या सीधे संपर्क के माध्यम से होता है।
एंथ्रोपोफिलिक कवक के कारण सतही डर्माटोफाइटोसिस तीन रूपों की विशेषता है:
- छोटे बीजाणु माइकोसिस
एक्सफ़ोलीएटिंग फ़ॉसी है, थोड़ी सूजन, बाल टूट सकते हैं, आमतौर पर त्वचा की सतह से कुछ मिलीमीटर ऊपर। यदि अनुपचारित छोड़ दिया जाता है, तो आमतौर पर यौवन के दौरान परिवर्तन अपने आप ही गायब हो जाते हैं।
- क्लिपिंग माइकोसिस
थोड़ी सूजन के साथ एक्सफ़ोलीएटिंग फ़ॉसी हैं। बाल असमान रूप से टूट जाते हैं और काले धब्बे दिखाई देते हैं, जो छंटे हुए बालों का आभास देता है।
- मोम माइकोसिस
एक प्रकार का डर्माटोफाइटिस, जिसमें प्रकोप पीले स्कैब के साथ इयरवैक्स डिस्क की विशेषता है, जो कवक के एक उपनिवेश हैं। उनके हटाने के बाद, स्कारिंग और खालित्य है।
स्कैल्प डर्माटोफाइटिस के कारण सबसे आम रोगज़नक़ है माइक्रोस्पोरम ऑडौनी और अधिक से अधिक बार - ट्राइकोफाइटन एंडोट्रिक्स.
स्कैल्प डर्माटोफाइटिस का इलाज करते समय, उपचार की अवधि को छोटा करने के लिए बालों को काटने की सिफारिश की जाती है। डर्माटोफाइट्स की उच्च संक्रामकता के कारण, एंथ्रोपोफिलिक डर्माटोफाइट्स से संक्रमित बच्चों को लगभग एक सप्ताह तक घर पर रहना चाहिए, जबकि उपचार शुरू होने के बाद ज़ोफिलिक डर्माटोफाइट (जैसे कि एक भड़काऊ किस्म) के संक्रमण के बाद रोगी दूसरों से संपर्क कर सकते हैं।
उपचार में निम्न खुराक में टेरबिनाफाइन जैसे पदार्थ शामिल हैं - 62.5 मिलीग्राम / 24h शरीर के 20 किलोग्राम तक के बच्चों में,
बच्चों में 125 mg / 24h 20-40 kg bw, 250 mg / 24h बच्चों में 40 kg bw और वयस्कों में। उपचार को कम से कम 4 सप्ताह तक जारी रखा जाना चाहिए (ट्रायकॉफ़ायटन) या के मामले में 8-10 सप्ताह तक बढ़ा दिया गया है Microsporum। स्थानीय उपचार सहायक और पूरक है। समाधान, जैल और शैंपू उपलब्ध हैं।
पैर जिल्द की सूजन
पैर के तलवों पर और पैरों की पार्श्व सतहों पर, पैरों के तलवों पर होने वाले बदलावों से पैरों की त्वचा में परिवर्तन से प्रकट होता है। ये पुटिकाओं के साथ एरिथेमेटस-एक्सफ़ोलीएटिंग फ़ॉसी हैं, एक्सयूडेटिव लक्षण हैं।
सबसे अधिक बार, पैर की त्वचा के लिए जीनस के कवक जिम्मेदार होते हैं T.rubrum, T.mentagrophytes var। Interdigitale। ये एथलीटों में हो सकते हैं, इसलिए नाम "एथलीट फुट" है। यह लगातार प्रशिक्षण के कारण होता है जिसके दौरान पैर उच्च तापमान और आर्द्रता वाले वातावरण में होते हैं। संक्रमण स्विमिंग पूल में होता है, जूते के माध्यम से, विशेष रूप से रबर के मोज़े के माध्यम से।
पैर जिल्द की सूजन के 3 प्रकार हैं:
- इंटरडिजिटल डर्मेटोफाइटिस
यह मुख्य रूप से 3rd और 4th इंटरडिजिटल स्पेस को प्रभावित करता है, सोसाइटी को जलाया जाता है, जिसमें एपिडर्मिस के धब्बेदार (क्षति) होते हैं।
- पसीना डर्मेटोफाइटिस
कई पुटिकाएं हैं, एक्सयूडेटिव सोसाइटी बन सकती है।
- एक्सफ़ोलीएटिंग डर्माटोफाइटोसिस
आप हाइपरकेरोटिक फॉसी, कई दरारें देख सकते हैं; अत्यधिक रूप से छूटने वाले घाव पैरों की साइड सतहों तक फैल सकते हैं, फिर इस रूप को मोकासिन माइकोसिस कहा जाता है। डर्माटोफाइटिस का यह रूप onychomycosis के साथ हो सकता है।
रोग के विस्तार के साथ, पाठ्यक्रम आमतौर पर कई वर्षों का होता है। माइकोलॉजिकल परीक्षा माइकोसिस के निदान को निर्धारित करती है।
जब हाथ डर्माटोफाइटिस का निदान किया जाता है, तो एथलीट के पैर पर ध्यान देना चाहिए। "एक हाथ और दोनों पैर" का एक सिंड्रोम है, जहां प्रमुख हाथ पर माइकोसिस पैरों से संक्रमण का परिणाम है।
उपचार स्थानीय हो सकता है:
- इमिडाज़ोल डेरिवेटिव, आमतौर पर 4 सप्ताह के लिए दिन में दो बार उपयोग करने की सिफारिश की जाती है
- टेरबिनाफिन - 2 सप्ताह के लिए दो बार दैनिक। Terbinafine में सूजन-रोधी गतिविधि होती है, ताकि इमिडाज़ोल डेरिवेटिव के साथ उपचार में एक विरोधी भड़काऊ प्रभाव प्राप्त किया जा सके, उन्हें ग्लुकोकोर्टिकोस्टेरॉइड, हल्के से अभिनय के साथ जोड़ा जाना चाहिए
या सामान्य:
- टेरिबिनाफिन - 2 सप्ताह के लिए 250mg / 24h
- intraconazole - 2 सप्ताह के लिए 100mg / 24h या 1 सप्ताह के लिए 400mg / 24h (200mg दिन में दो बार)
गंभीर घावों के उपचार के मामले में, चिकित्सा का विस्तार करने की सिफारिश की जाती है।
चिकनी त्वचा जिल्द की सूजन
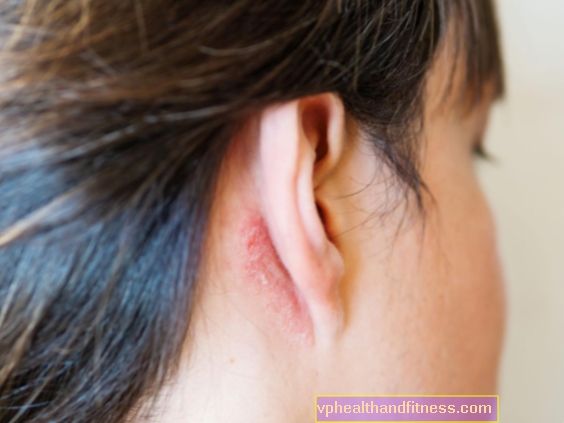
इस डर्माटोफाइटिस में, परिवर्तन एरिथेमेटस-एक्सफ़ोलीएटिंग हैं, जिनमें मुख्य रूप से परिधि पर पुटिकाओं और पुस्ट्यूल की उपस्थिति होती है। वे बिना किसी निशान के अपेक्षाकृत जल्दी कोर्स और गायब होने की विशेषता रखते हैं।
चिकनी त्वचा डर्माटोफाइटिस मानव और पशु डर्माटोफाइट्स के कारण हो सकती है। वयस्क और बच्चे बीमार हैं। ज़ोफिलिक डर्माटोफाइट्स के कारण होने वाले परिवर्तन को पूरी सतह पर पुटिका और पुस्टूल के साथ कवर किया जा सकता है, जबकि मानव कवक कम भड़काऊ रूपों का कारण बनता है। स्थान निरर्थक है, लेकिन ज्यादातर अक्सर हाथों, चेहरे या गर्दन की नंगी त्वचा पर होता है। रोग की शुरुआत अचानक, तीव्र या उपकेंद्र होती है। रोगी प्रुरिटस हो सकता है, और कुछ मामलों में यह महत्वपूर्ण और परेशानी भरा है।
मुख्य रूप से बाहरी तैयारी का उपयोग किया जाता है, केवल दीर्घकालिक और व्यापक घावों में सामान्य उपचार। एथलीट फुट के रूप में चिकित्सीय रेजिमेंस, हालांकि, इंट्राकोनाजोल उपयोग के अतिरिक्त विस्तार की कोई आवश्यकता नहीं है।
कील डर्माटोफाइटिस
लक्षणों में नाखूनों का मोटा होना, फरोज़ की उपस्थिति, हाइपरकेराटोसिस, मलिनकिरण और भंगुरता शामिल हैं।
नेल डर्माटोफाइटिस विभिन्न प्रकार के नाखून कतरनों के कारण होता है। प्रतिरक्षा विकार और हार्मोनल समस्याओं वाले लोगों में बीमारी के विकास का खतरा बढ़ जाता है।
विशाल बहुमत को सामान्य उपचार की आवश्यकता होती है:
- टेरिबिनाफिन - हाथों के ऑनिकोमाइकोसिस में 6 सप्ताह और पैरों के मामले में 12 सप्ताह के लिए 250 मिलीग्राम / 24 घंटे, यह अच्छी तरह से सहन किया जाता है, अन्य दवाओं के साथ थोड़ी बातचीत दिखाता है, क्षणिक स्वाद की गड़बड़ी हो सकती है
- इंट्राकोनाजोल - निरंतर टेरबिनाफाइन थेरेपी का एक विकल्प तथाकथित है पल्स थेरेपी 400mg / 24h (2x 200mg) एक सप्ताह के लिए (1 सप्ताह = 1 पल्स)
दालों को 3-सप्ताह के ब्रेक द्वारा अलग किया जाता है। Onychomycosis के लिए दो दालों की आवश्यकता होती है, पैरों के लिए तीन दालों की।
पदार्थ अच्छी तरह से सहन किया जाता है, लेकिन अन्य दवाओं के साथ कई बातचीत दिखाता है।
स्थानीय उपचार की भी सिफारिश की जाती है:
- नेल पॉलिश - अमोरोल्फिन और सिकलोपायरॉक्स
5% अमोरोल्फिन - सप्ताह में एक बार 5-12 महीने तक
8% ciclopirox - 5-12 महीने के लिए दैनिक
- 40% यूरिया के साथ बिफोंज़ाज़ोल
आमतौर पर एकल प्रभावित नाखून प्लेटों के उपचार के लिए।
उन्नत डर्माटोफाइटिस के मामलों में, मौखिक एंटिफंगल दवाओं - टेरबिनाफाइन और इट्राकोनाज़ोल के साथ संयोजन में एक संयोजन चिकित्सा - अमोरोफिन लाह थेरेपी प्रभावी साबित हो सकती है। नाखून मैट्रिक्स को प्रभावित करने वाले गंभीर माइकोसिस के मामले में उपचार की सिफारिश की जाती है।
ऑनिचोमाइकोसिस के उपचार में जूते और मोजे (उपचार के बाद) कीटाणुरहित करना बहुत महत्वपूर्ण है। इस तथ्य के कारण कि तब माइकोलॉजिकल परीक्षण हमेशा नकारात्मक नहीं होते हैं, उपचार के अंत के तीन सप्ताह बाद आइटम फिर से कीटाणुरहित होना चाहिए।
डर्माटोफाइटिस के उपचार के सामान्य सिद्धांत
सामान्य उपचार के लिए संकेत:
- बालों की त्वचा का बहुक्रियात्मक कवक
- चिकनी त्वचा पर व्यापक परिवर्तन, इसके कारण कवक के प्रकार की परवाह किए बिना
- पैरों और हाथों के लंबे समय तक हाइपरकेरोटिक माइकोसिस
- onychomycosis कम से कम कुछ उंगलियों को प्रभावित करता है
केवल स्थानीय उपचार के लिए संकेत:
- स्थान, और सतही चिकनी त्वचा माइकोसिस की परवाह किए बिना, ज़ूनोटिक माइकोसिस के एकल प्रकोप
- टिनिया पेडिस, मुख्य रूप से विस्थापन और पसीना विविधता, लंबे समय तक उपचार और एंटिफंगल पाउडर का उपयोग करने की आवश्यकता होती है
डर्माटोफाइट्स का निदान न केवल नैदानिक लक्षणों पर आधारित होना चाहिए, बल्कि प्रत्यक्ष परीक्षा और प्रजनन सहित मायकोलॉजिकल परीक्षाओं पर भी होना चाहिए।
सामान्य और स्थानीय उपचार की शुरूआत के कारण, ऑनिकोमाइकोसिस को नाखून प्लेटों के सर्जिकल हटाने की आवश्यकता नहीं होती है।
ग्रंथ सूची:
- एस Jabło Jabska, एस। माजवेस्की, त्वचा रोग और यौन संचारित रोग, PZWL चिकित्सा प्रकाशन
- ए। ज़ुल्सुक्का- जानोस्का, एच। बेल्ज़्ज़्ज़क, त्वचा रोग, एक परिवार के डॉक्टर की रोकथाम, पीजेडडब्ल्यूएल मेडिकल पब्लिशिंग हाउस








---rola-norma-nadmiar-i-niedobr.jpg)