कोलोरेक्टल कैंसर अधिक घातक कैंसर में से एक है क्योंकि यह लंबे समय तक लक्षणों के बिना विकसित होता है। पहले लक्षणों के प्रकट होने में 10 साल तक का समय लग सकता है।
बृहदान्त्र का घातक कैंसर यूरोप में दूसरा सबसे आम कैंसर है। पोलैंड में, इसका निदान सालाना 12 हजार में किया जाता है। लोग, और 8.5 हजार। इसके कारण मर जाता है। कोलन कैंसर पुरुषों और महिलाओं को समान रूप से प्रभावित करता है। जितना कि 90 प्रतिशत 50 वर्ष से अधिक आयु के लोगों में मामले पाए जाते हैं।
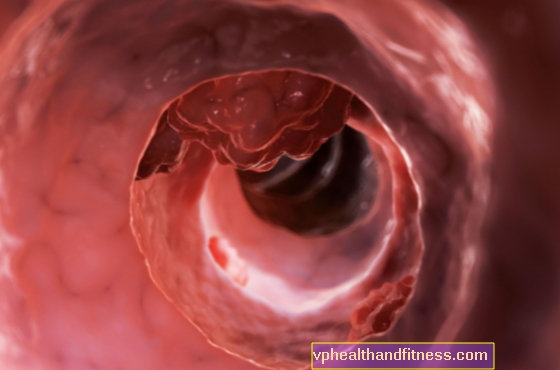
कोलोरेक्टल कैंसर म्यूकोसा का एक घातक विकास है जो 150 सेमी लंबे बृहदान्त्र के किसी भी भाग और मलाशय के लगभग 10 सेमी में विकसित हो सकता है। इस कैंसर के अधिकांश मामले सौम्य वृद्धि से विकसित होते हैं जो प्रारंभिक अवस्था में पॉलीप्स से मिलते जुलते होते हैं। उनमें से अधिकांश को बिना किसी समस्या के हटाया जा सकता है। चूंकि वे किसी भी बीमारी का कारण नहीं बनते हैं, शायद ही कोई उनकी वजह से किसी डॉक्टर को रिपोर्ट करता है। इस प्रकार, एक जानलेवा और स्वास्थ्य के लिए खतरा नियोप्लास्टिक बीमारी किसी का ध्यान नहीं जा सकती है।
सुनें कि आपके लक्षणों से आपको क्या चिंता होनी चाहिए और पेट के कैंसर का इलाज कैसा दिखता है। यह लिस्टेनिंग गुड चक्र से सामग्री है। युक्तियों के साथ पॉडकास्ट
इस वीडियो को देखने के लिए कृपया जावास्क्रिप्ट सक्षम करें, और वीडियो का समर्थन करने वाले वेब ब्राउज़र पर अपग्रेड करने पर विचार करें
यह भी पढ़ें: बीएमआई कैलकुलेटर - सही बीएमआई के लिए सूत्रमैं वंशानुगत बोझ हूँ - परिवार के कई लोग कोलोरेक्टल कैंसर से मर चुके हैं
पिओटर लोर्नेक (48) एक ऑन्कोलॉजिस्ट के पास एक समाचार पत्र में जानकारी पढ़ने के बाद आए कि कोलोरेक्टल कैंसर एक वंशानुगत कैंसर हो सकता है। सौभाग्य से, वह अपने परिवार के स्वास्थ्य इतिहास को अच्छी तरह से जानता था, जहां कैंसर ने उसके कई रिश्तेदारों को मार डाला था।
- ऑन्कोलॉजिस्ट के साथ पहली बैठक के बाद, मुझे एक कोलोनोस्कोपी के लिए संदर्भित किया गया था - वे कहते हैं। - मैं इस अध्ययन से डरता था, क्योंकि, निश्चित रूप से, मैंने इंटरनेट पर भयानक विवरण पढ़ा। वास्तव में, यह उतना बुरा नहीं था। पहले ही परीक्षा के दौरान यह पता चला कि मेरे बृहदान्त्र में कई पॉलीप्स हैं। उन्हें हटा दिया गया और हिस्टोपैथोलॉजिकल परीक्षा के लिए भेजा गया। केवल कुछ ही कैंसर कोशिकाओं था। आगे के अध्ययन के बाद, यह पता चला कि कीमोथेरेपी या रेडियोथेरेपी के रूप में अतिरिक्त उपचार की आवश्यकता नहीं थी। मैं कह सकता हूं कि मैंने इसे अंतिम समय पर बनाया है। अब मैं ऑन्कोलॉजी सेंटर में एक आनुवंशिक क्लिनिक की निरंतर देखभाल के अधीन हूं। मैं अपना शोध नियमित रूप से करता हूं और आशा करता हूं कि यह सब खत्म हो जाएगा। लेकिन मुझे यह स्वीकार करना चाहिए कि मेरे अंदर डर है, जो मुझे जीवन को अलग तरह से देखता है और अब मेरे स्वास्थ्य की उपेक्षा नहीं करता है। यही कारण है कि मैं सभी को निवारक परीक्षाओं से गुजरने के लिए प्रोत्साहित करता हूं। उन्होंने मेरी जान बचाई।
कोलोरेक्टल कैंसर के लक्षण
आमतौर पर, कैंसर पॉलीप्स (सौम्य एडेनोमास) से बनता है जो आंत की भीतरी दीवारों पर बनता है। एक ट्यूमर में एक एडेनोमा के परिवर्तन में लगभग 10 साल लगते हैं और स्वस्थ ऊतकों की व्यक्तिगत कोशिकाओं में होने वाली आनुवंशिक उत्परिवर्तन की एक श्रृंखला के परिणामस्वरूप होता है। अपने प्रारंभिक चरणों में, कोई भी संकेत दिए बिना रोग विकसित होता है।
कोलोरेक्टल कैंसर के जोखिम कारक
जिन लोगों के रिश्तेदारों को कैंसर हुआ है उन्हें विशेष सावधानी बरतनी चाहिए, जैसे कि 2-4% सभी बीमारियों का आनुवंशिक आधार होता है। बीमार पड़ने के लिए निम्नलिखित भी अनुकूल हैं:
- मोटापा और अधिक वजन
- सब्जियों और फलों में कम आहार
- गोमांस जैसे अक्सर लाल मांस खाने से।
पेट के कैंसर के लक्षण
आप के बारे में चिंतित होना चाहिए:
- कष्टप्रद कब्ज - जब पॉलीप आंत के अंदर बढ़ता है, तो इसका आंतरिक क्रॉस-सेक्शन कम हो जाता है
- आंत्र आंदोलनों में बदलाव जिसे आहार या जीवन शैली में बदलाव के द्वारा नहीं समझाया जा सकता है
- दस्त बड़ी मात्रा में गैस के साथ संयुक्त होता है जो कई हफ्तों तक रहता है
- एनीमिया जो कमजोरी, पिछली फिटनेस की कमी, थकान की अधिक संभावना है
- पेट के निचले हिस्से और पीठ के निचले हिस्से में दर्द, असुविधा
- मतली, उल्टी, निगलने में कठिनाई
- अधूरा मल त्याग की भावना
- मलाशय रक्तस्राव - कागज या अंडरवियर पर रक्त के निशान।
कोलोरेक्टल कैंसर का निदान
- प्रति मलाशय परीक्षा (मलाशय के माध्यम से) बुनियादी नैदानिक विधियों में से एक है। डॉक्टर आंत की स्थिति की जांच करने के लिए एक उंगली का उपयोग करता है, जिससे रक्तस्राव और कैंसर के नोड्यूल के स्रोतों का पता लगाना संभव हो जाता है। परीक्षण पेट के कैंसर का लगभग 1/3 पता लगाता है।
- एक कोलोनोस्कोपी पूरी बड़ी आंत की एक परीक्षा है जिसे हर व्यक्ति (लिंग की परवाह किए बिना) 50 वर्ष या उससे अधिक आयु में किया जाना चाहिए। केवल इस तरह से सभी अनिश्चित परिवर्तन, उदाहरण के लिए पॉलीप्स, का पता लगाया जा सकता है।
- कंट्रास्ट इन्फ्यूजन (बड़ी आंत के रेडियोग्राफ की एक श्रृंखला लेना आंत के तरल विपरीत को नियंत्रित करने और इसे हवा से भरने के बाद)।
- एनोस्कोपी - गुदा नहर और रेक्टल टिप की एंडोस्कोपी।
- रेक्टोस्कोपी - रेक्टल एंडोस्कोपी।
- रेक्टेरोमोनोस्कोपी - रेक्टोस्कोपी सिग्मायॉइड बृहदान्त्र के अंत की परीक्षा तक विस्तारित होता है, यानी मलाशय के सामने बड़ी आंत का निचला हिस्सा।
- सिग्मायोडोस्कोपी - सिग्मायॉइड बृहदान्त्र के साथ बड़ी आंत के अंत की एंडोस्कोपी।
- कभी-कभी एक आभासी कोलोोनॉस्कोपी किया जाता है, यानी हवा से भरी आंत की रेडियोलॉजिकल गणना टोमोग्राफी।
एक निवारक परीक्षा के लिए जाएं
कैंसर रोगों के संयोजन के लिए राष्ट्रीय कार्यक्रम के एक भाग के रूप में, कई वर्षों के लिए राष्ट्रीय स्वास्थ्य कोष द्वारा वित्तपोषित बृहदान्त्र कैंसर - कोलोनोस्कोपी के शुरुआती पता लगाने के लिए पूरे पोलैंड में शोध किया गया है।
_ 50 वर्ष की आयु तक पहुंचने वाला कोई भी व्यक्ति परीक्षा के लिए आवेदन कर सकता है। आंत को इसके लिए तैयार किया जाना चाहिए (इसके लिए आपको 4 लीटर एक विशेष सफाई तरल पीने की आवश्यकता है)। सामान्य संज्ञाहरण के तहत परीक्षा (एक शुल्क के लिए) की जा सकती है। संरक्षक के साथ उनके पास आना बेहतर है, क्योंकि आप उसके बाद बुरा महसूस कर सकते हैं।
बृहदान्त्र के कैंसर का उपचार
निचले खंड (रेक्टल कैंसर) में कोलोरेक्टल कैंसर के मामले में, तथाकथित संयुक्त उपचार, अर्थात् परिवर्तित स्थानों का विकिरण, और फिर उनका संचालन। यह चिकित्सा में सफल होने और गुदा दबानेवाला यंत्र को संरक्षित करने की सबसे अधिक संभावना है।
गुदा कैंसर के मामले में, सर्जरी अक्सर असंभव होती है - फिर कीमोथेरेपी और रेडियोथेरेपी के संयोजन का उपयोग किया जाता है। ड्रग्स जो नई नियोप्लास्टिक कोशिकाओं के निर्माण में देरी करते हैं, और इस प्रकार रोग के उन्नत चरणों में जीवन को लम्बा खींचते हैं, रोगियों के लिए एक मौका है। फिर भी, कई मेटास्टेस के साथ रोग के प्रसार रूप के मामले में, एक पूरी वसूली की संभावना पतली है।
कई मेटास्टेसिस के मामले में, विभिन्न प्रकार के कीमोथेरेपी का उपयोग करके जीवन का विस्तार करना संभव है, अर्थात् दवाओं का एक सेट जो कैंसर कोशिकाओं सहित सभी तेजी से विभाजित कोशिकाओं को मारता है। इस उपचार का उपयोग सर्जरी से पहले ट्यूमर के आकार को कम करने के लिए और उसके बाद किसी भी कैंसर कोशिकाओं को मारने के लिए किया जाता है जो पूरे शरीर में फैल गई हैं (जिसे 'सहायक उपचार' कहा जाता है) और यह भी जब यह अन्य अंगों में फैल गई है। सर्जरी से पहले और बाद में कीमोथेरेपी का उपयोग 3% जीवित रोगियों के प्रतिशत को पुनरावृत्ति के बिना 28% से 34% तक बढ़ा देता है। एंटीबॉडी के साथ संयुक्त चिकित्सा नया मानक है। इसमें एंटीबॉडी के साथ कीमोथेरेपी शामिल है जो शरीर में स्वस्थ कोशिकाओं को नुकसान पहुंचाए बिना केवल कैंसर कोशिकाओं पर ही काम करती है।
मासिक "Zdrowie"
कोलोरेक्टल कैंसर के रोगियों के 5 साल के जीवित रहने के संदर्भ में नाटकीय आंकड़े। पोलैंड यूरोप के अंतिम स्थानों में से एक है
स्रोत: Lifestyle.newseria.pl














-ujcia-zewntrznego-szyjki-macicy.jpg)