गर्भाशय महिला प्रजनन प्रणाली के आंतरिक अंगों में से एक है और मानव प्रजनन में सबसे महत्वपूर्ण भूमिका निभाता है। यह योनि और फैलोपियन ट्यूब से जुड़ा हुआ है। अन्य अंगों की तुलना में, गर्भाशय एक छोटा सा अंग है, लेकिन यह भी एक है जो इसकी मात्रा को कई बार बढ़ाने की क्षमता रखता है ताकि बढ़ते भ्रूण स्वतंत्र रूप से विकसित हो सके। गर्भाशय की संरचना और उसके कार्यों के बारे में जानें और गर्भाशय के रोगों के बारे में पता करें।
गर्भाशय (अव्य। गर्भाशय) आकार में, यह एक नाशपाती जैसा दिखता है या, जैसा कि कुछ इसका वर्णन करते हैं, सामने से देखने पर एक बैल का सिर। यदि आप पक्ष से गर्भाशय को देखते हैं, तो आप देखेंगे कि गर्भाशय का अगला भाग चपटा है और पीछे का भाग थोड़ा उत्तल है। गर्भाशय कितना बड़ा है?
आमतौर पर गर्भाशय लगभग 7 सेमी लंबा और 4 सेमी चौड़ा होता है। इसकी मोटाई 2.5 सेंटीमीटर है, हालांकि यह महिला के वजन के आधार पर थोड़ा भिन्न हो सकता है। एक ठीक से निर्मित और विकसित गर्भाशय का वजन लगभग 50-60 ग्राम होता है। गर्भावस्था के दौरान, गर्भाशय कई बार इसकी मात्रा बढ़ाता है। इसकी मानक मात्रा केवल कुछ मिलीलीटर है, लेकिन गर्भावस्था के नौवें महीने तक, यह 5 लीटर तक बढ़ सकता है।
विषय - सूची:
- इमारत
- गलत निर्माण
- कार्य
- रोग
- गर्भाशय के जंतु
- गर्भाशय फाइब्रॉएड
- एंडोमेट्रैटिस (एंडोमेट्रैटिस, एंडोमेट्रैटिस)
- गर्भाशय ग्रीवा की सूजन
- अंतर्गर्भाशयकला कैंसर
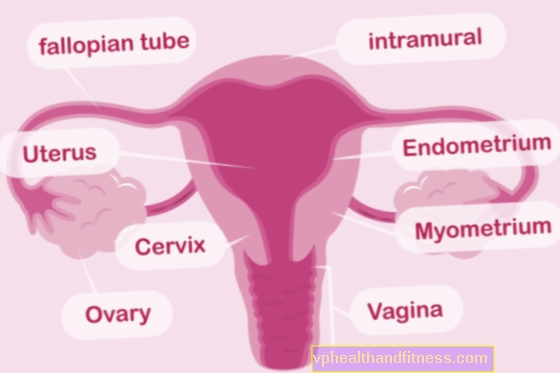
गर्भाशय: संरचना
गर्भाशय गुदा और मूत्राशय के बीच श्रोणि गुहा के केंद्र में स्थित है।
गर्भाशय में दो सतह और दो किनारे होते हैं। पूर्वकाल की सतह समतल होती है और इसे ब्लिस्टरिंग सतह कहा जाता है, जबकि उत्तल पोस्टीरियर सतह आंतों की सतह होती है। दोनों सतहें दाएं और बाएं बैंकों से मिलती हैं।
नीचे से, गर्भाशय योनि से जुड़ा होता है, इसके ऊपरी हिस्से में फैलोपियन ट्यूब होते हैं, जिसके माध्यम से यह अंडाशय से जुड़ा होता है।
गर्भाशय तथाकथित palpebrates, या सेरोसा से घिरा हुआ है जो पेरिटोनियम का हिस्सा है। स्नायुबंधन और रेशेदार ऊतक गर्भाशय का समर्थन करते हैं।
गर्भावस्था के दौरान, गर्भाशय का तल अपनी स्थिति को बदलता है, उरोस्थि की ओर बढ़ता है, लेकिन अंत में यह नाभि के स्तर तक गिर जाता है।
शारीरिक रूप से, गर्भाशय चार वर्गों से बना होता है। वो है:
- गर्भाशय ग्रीवा, मुख्य रूप से लोचदार संयोजी ऊतक से बना है। ग्रीवा नहर का म्यूकोसा एक क्षारीय स्राव पैदा करता है जो शुक्राणु के प्रवेश की सुविधा प्रदान करता है। एक गर्भवती गर्भाशय में, गर्भाशय ग्रीवा एक समापन दबानेवाला यंत्र के रूप में कार्य करता है।
- आंतरिक उद्घाटन के नीचे गर्भाशय के isthmus ग्रीवा नहर के कुछ मिलीमीटर हैं।
- गर्भाशय का शरीर (जिसमें गर्भाशय गुहा शामिल है) मुख्य रूप से चिकनी मांसपेशियों से बना है। इसकी आंतरिक दीवारें गर्भाशय गुहा (एंडोमेट्रियम) के अस्तर के साथ पंक्तिबद्ध हैं, जो एक निषेचित अंडे के आरोपण के लिए आवश्यक है। गर्भाशय गुहा के भीतर, भ्रूण परिपक्व हो रहा है, और बाद में गर्भावस्था में, भ्रूण।
- गर्भाशय के नीचे गर्भाशय शरीर का सबसे दूर का हिस्सा है। गर्भाशय के नीचे फैलोपियन ट्यूब के गर्भाशय भागों से जुड़ता है।
गर्भाशय: असामान्य संरचना
एक ठीक से निर्मित और स्थित गर्भाशय में एक शरीर होता है जो श्रोणि हड्डियों (तथाकथित पूर्वकाल फ्लेक्सस) के संबंध में थोड़ा आगे की ओर इशारा करता है। हालांकि, यह अनुमान है कि लगभग 20% महिलाएं, गर्भाशय शरीर पीछे की ओर इशारा करती हैं। यह कहा जाता है गर्भाशय के पीछे हटना, जो हाल ही में एक रोग परिवर्तन माना जाता था। वर्तमान में, यह गर्भाशय का आकार सामान्य माना जाता है। हटाए गए गर्भाशय गर्भाधान को मुश्किल बना सकते हैं या दर्दनाक संभोग का कारण बन सकते हैं। हालांकि, गर्भावस्था के दौरान, रेट्रोफ्लेक्सियन कोई फर्क नहीं पड़ता, क्योंकि जैसे-जैसे गर्भाशय बढ़ता है, यह अपने लिए एक सुविधाजनक स्थान पाता है, और स्थिति कोण आमतौर पर अनायास बदल जाता है।
लड़की के गर्भ में गर्भाशय का विकास होता है। इस अवधि के दौरान, इसकी संरचना में विभिन्न दोष भी उत्पन्न हो सकते हैं।
गर्भाशय विकृति की घटना 3-4% अनुमानित है। यह आवर्ती गर्भपात वाली महिलाओं में 5-10% और देर से गर्भपात और समय से पहले प्रसव वाली महिलाओं में 25% तक बढ़ जाता है।
गर्भाशय के जन्मजात दोषों को समूहों में वर्गीकृत किया गया है:
समूह I - गर्भाशय ग्रीवा की जन्मजात अनुपस्थिति या अपच। इस दोष वाली महिलाओं के लिए, एक बच्चा होने का एकमात्र तरीका विट्रो निषेचन में उपयोग करना है।
समूह II - गेंडा गर्भाशय (लगभग 10% दोष)। दोष मुलर के प्रवाह के विकास के अवरोध के परिणामस्वरूप उत्पन्न होता है। एक एकल फैलोपियन ट्यूब भी सबसे अधिक बार देखा जाता है क्योंकि अन्य, गर्भाशय के हिस्से की तरह विकसित नहीं हुआ है। कुछ मामलों में, गर्भाशय का दूसरा हिस्सा मौजूद है, लेकिन विकास के एक अवशिष्ट चरण में (तथाकथित वेस्टिबुलर हॉर्न)।
समूह III - डबल गर्भाशय (लगभग 8% दोष)। यह मुलर कंडक्टर फ्यूजन की अनुपस्थिति में उत्पन्न होता है। यह शरीर और गर्भाशय ग्रीवा के दोहरीकरण के परिणामस्वरूप होता है, और कभी-कभी योनि भी। इस दोष वाली महिलाओं में आमतौर पर कोई लक्षण नहीं होते हैं जो असामान्यता की ओर ध्यान आकर्षित कर सकते हैं। डबल गर्भाशय गर्भपात और गर्भ के विकृत होने के लिए अनुकूल है और तथाकथित है समय से पहले गर्भपात (लगभग 2%)। एक डबल गर्भाशय वाली महिला को गर्भधारण और गर्भावस्था की समाप्ति (लगभग 20%) के साथ कोई समस्या नहीं हो सकती है।
समूह IV - दो सींग वाले गर्भाशय। यह मुलर तारों के अधूरे संलयन के साथ उत्पन्न होता है। यह एक गर्भाशय ग्रीवा और अलग सींग के साथ एक गर्भाशय शरीर की उपस्थिति की विशेषता है। यह सभी गर्भाशय दोषों का लगभग 30% हिस्सा है। निर्धारित समय पर पहुंचाने की संभावना 60% से अधिक है, लेकिन कुछ डॉक्टरों का मानना है कि इस दोष वाली महिलाओं द्वारा गर्भावस्था की समाप्ति की संभावना कम है।
समूह V - सेप्टल गर्भाशय, मुलर की नलिकाओं के बीच असामान्य सेप्टल पुनर्जीवन के परिणामस्वरूप। सेप्टम पूरे गर्भाशय को अलग कर सकता है, जो गर्भावस्था और समाप्ति के लिए रोग का कारण बनता है। इस दोष के निदान में, त्रि-आयामी ट्रांसवागिनल अल्ट्रासाउंड और डायग्नोस्टिक हिस्टेरोस्कोपी का सबसे बड़ा महत्व है। ऑपरेटिव हिस्टेरोस्कोपी करके इस दोष को दूर किया जा सकता है। गर्भाशय में सेप्टम को हटाने के बाद, गर्भपात की दर 88% से 14% तक गिर जाती है और पूर्ण अवधि के जन्म की दर 3% से 80% तक बढ़ जाती है।
समूह VI - आर्क्यूट गर्भाशय। इसे एक सामान्य गर्भाशय रूप माना जाता है और यह गर्भपात और समय से पहले जन्म के जोखिम से जुड़ा नहीं है।
गर्भाशय: कार्य
गर्भाशय ग्रीवा के साथ योनि को जोड़ने वाला चैनल गर्भाशय ग्रीवा, जननांग पथ के सबसे करीब है। गर्भाशय ग्रीवा निषेचन प्रक्रिया में और गर्भावस्था में एक महत्वपूर्ण भूमिका निभाता है। यह वह तरीका है जिससे योनि से शुक्राणु जननांग की गहराई में जाते हैं, और यहीं से उनके भाग्य का फैसला होता है।
मासिक धर्म चक्र के चरण के आधार पर, ग्रीवा श्लेष्म द्वारा उत्पादित क्षारीय निर्वहन या तो शुक्राणु के लिए एक प्राकृतिक बाधा है या उनके तेज आंदोलन के अनुकूल वातावरण है। यदि निषेचन होता है, तो भ्रूण को बाहरी कारकों से बचाने के लिए गर्भावस्था के दौरान गर्भाशय ग्रीवा बंद हो जाता है।
गर्भाशय ग्रीवा के पीछे गर्भाशय की हड्डी होती है, कुछ मिलीमीटर की एक संकीर्णता जो गर्भाशय के शरीर से गर्भाशय ग्रीवा को अलग करती है। शरीर गर्भाशय का सबसे बड़ा हिस्सा है।
इसके भीतर, गर्भाशय गुहा प्रतिष्ठित है, अर्थात् निषेचन प्रक्रिया और फिर भ्रूण के विकास के लिए एक महत्वपूर्ण स्थान है।यह गर्भाशय गुहा के श्लेष्म में है कि निषेचित अंडे घोंसले (कार्यान्वयन प्रक्रिया)।
फिर, गुहा के म्यूकोसा और तथाकथित कोरियोन से, नाल का गठन होता है, अर्थात वह स्थान जहां भ्रूण विकसित होता है और जो बच्चे को ऑक्सीजन और पोषक तत्वों की आपूर्ति करता है। नाल के माध्यम से अपशिष्ट उत्पादों को भी छुट्टी दे दी जाती है।
गर्भाशय का शरीर चिकनी मांसपेशियों से बना होता है। गर्भावस्था के अंत में उनके संकुचन बच्चे को पैदा करने में सक्षम बनाते हैं। नीचे गर्भाशय का सबसे गहरा हिस्सा है। इसका स्थान भ्रूण की आयु निर्धारित करने में मदद करता है।
गर्भाशय: रोग
हमारे शरीर के सभी अंगों की तरह, गर्भाशय भी कई बीमारियों के संपर्क में है। न तो उनमें से कमतर आंकना बेहतर है क्योंकि वे बांझ हो सकते हैं और कभी-कभी जानलेवा भी हो सकते हैं।
गर्भाशय के जंतु
गर्भाशय के पॉलीप्स म्यूकोसा के अतिरंजित हिस्से हैं जो हमारे शरीर के विभिन्न हिस्सों में विकसित हो सकते हैं, जैसे कि गर्भाशय, लेकिन नाक, कान, घुटकी और स्वरयंत्र में भी। गर्भाशय के जंतु के विकास का जोखिम हार्मोनल असंतुलन और विशेष रूप से उच्च एस्ट्रोजन के स्तर के साथ अधिक है।
पॉलीप्स किसी भी लक्षण या विशिष्ट लक्षणों का कारण नहीं बनते हैं। लेकिन, जब वे बड़े हो जाते हैं, तो वे मासिक धर्म के दौरान और संभोग के दौरान असामान्य रक्तस्राव का कारण बनते हैं। वे लंबे समय तक भी पैदा कर सकते हैं।
पॉलीप्स गर्भवती होने या गर्भपात का कारण बनना मुश्किल बना सकता है। उनका इलाज हार्मोन थेरेपी से किया जाता है या उपचार उपचार करके। तेजी से, पॉलीप्स को हटाने के लिए एक हिस्टोरोस्कोप का उपयोग किया जाता है, यानी एक स्पेकुलम एक कैमरा के साथ समाप्त होता है, जो आपको बहुत छोटे पॉलीप्स को देखने और उन्हें हटाने की अनुमति देता है। फिर उन्हें हिस्टोपैथोलॉजिकल परीक्षा में यह देखने के लिए प्रस्तुत किया जाता है कि उनमें कैंसर की कोशिकाएँ हैं या नहीं। यदि यह स्थिति है, तो आपके गर्भाशय को निकालने की आवश्यकता हो सकती है।
गर्भाशय फाइब्रॉएड
गर्भाशय फाइब्रॉएड महिला प्रजनन अंग के सबसे आम सौम्य ट्यूमर में से हैं। यह अनुमान है कि 35 और 55 के बीच की लगभग 40% महिलाओं के पास है।
कई महिलाओं को पता नहीं है कि उनके पास फाइब्रॉएड हैं क्योंकि वे अक्सर कोई लक्षण नहीं देते हैं। असुविधा तब होती है जब ट्यूमर बड़ा हो जाता है और लंबे समय तक और भारी मासिक धर्म रक्तस्राव या दर्द का कारण बनता है।
मायोमा का पता एक स्त्री रोग संबंधी परीक्षा, अंतर्गर्भाशयी अल्ट्रासाउंड, कंप्यूटेड टोमोग्राफी, चुंबकीय अनुनाद इमेजिंग या हिस्टेरोस्कोपी के दौरान, यानी गर्भाशय गुहा की एंडोस्कोपी के दौरान लगाया जाता है।
मायोमा चिकनी पेशी से बना होता है, जैसे गर्भाशय की दीवार। वे तब बनते हैं जब मांसपेशियों की कोशिकाएं किसी अंग के एक क्षेत्र में अत्यधिक हो जाती हैं और वहां एक ट्यूमर बनाती हैं, अर्थात् एक मायोमा। यह आमतौर पर एक गोलाकार संरचना होती है जो गर्भाशय के भीतर स्थित होती है।
उस स्थान के आधार पर जहां वे उत्पन्न हुए, फाइब्रॉएड प्रतिष्ठित हैं:
- सबम्यूकोसा - गर्भाशय गुहा में उभार
- सबसेरियल - झिल्ली के नीचे होते हैं जो गर्भाशय को बाहर से कवर करते हैं
- इंट्राम्यूरल - गर्भाशय की दीवार के अंदर स्थित
- पेडुंक्युलेटेड - वे मोबाइल हैं, पैर पर एक बटन की तरह और डिम्बग्रंथि ट्यूमर का सुझाव दे सकते हैं
फाइब्रॉएड की उपस्थिति का सबूत हो सकता है:
- भारी माहवारी
- पेट के निचले हिस्से में या पीठ के निचले हिस्से में दर्द
- योनि स्राव
- संभोग के दौरान व्यथा
- निचले पेट में परिपूर्णता या भारीपन की भावना, पेट का बढ़ना
- लगातार पेशाब आना
- लगातार कब्ज
- पेट दर्द के साथ बुखार
- मजबूत संकुचन
- रक्ताल्पता
- पीरियड्स के बीच खून आना
- गर्भवती होने में कठिनाई
उपचार शुरू करने का निर्णय डॉक्टर द्वारा किया जाता है जो ट्यूमर के आकार और संख्या, उनके स्थान, विकास दर, लक्षण और रोगी की बीमारियों, उसकी उम्र, प्रजनन योजनाओं, अपेक्षाओं और वरीयताओं को ध्यान में रखते हैं।
छोटे परिवर्तन जो किसी असुविधा का कारण नहीं बनते हैं वे केवल अवलोकन के अधीन हैं। फिर हर छह महीने में इंट्रावागिनल अल्ट्रासाउंड करना आवश्यक है।
उपचार की आवश्यकता होती है जब फाइब्रॉएड बड़े होते हैं, भारी रक्तस्राव होता है, एनीमिया होता है और दर्दनाक होता है। तेजी से चिकित्सा हस्तक्षेप भी आवश्यक है जब वे तेजी से बढ़ रहे हैं। फिर एक संदेह है कि मायोमा एक सारकोमा में बदल गया है, अर्थात् एक घातक ट्यूमर। मेडिकल आंकड़े बताते हैं कि 100 फाइब्रॉएड में यह 1 से कम होता है।
एंडोमेट्रैटिस (एंडोमेट्रैटिस, एंडोमेट्रैटिस)
एंडोमेट्रैटिस सबसे अक्सर अनुचित इलाज या प्रसव के बाद एक जटिलता का परिणाम है। यह योनि से गर्भाशय में स्थानांतरित होने वाले बैक्टीरिया का परिणाम है। सूजन पेट के निचले हिस्से में स्पॉटिंग, रक्तस्राव और दर्द के रूप में प्रकट होती है। कभी-कभी एक ऊंचा तापमान होता है। यदि अनुपचारित छोड़ दिया जाता है, तो एंडोमेट्रैटिस आसंजन बन सकता है जो बांझपन में समाप्त हो सकता है।
गर्भाशय ग्रीवा की सूजन
गर्भाशयग्रीवाशोथ एक सामान्य स्थिति है। अनुमानित आंकड़ों के अनुसार, यह लगभग 50% महिलाओं को प्रभावित करता है। सबसे आम कारण एक संक्रमण है। रोग की दो किस्में हैं: तीव्र और पुरानी।
तीव्र गर्भाशयग्रीवाशोथ आमतौर पर एक यौन संचारित रोग जैसे क्लैमाइडियोसिस, गोनोरिया, जननांग दाद और मानव पैपिलोमावायरस (एचपीवी) के कारण होता है। यह एक एलर्जी से संबंधित हो सकता है, उदाहरण के लिए, अंतरंग स्वच्छता उत्पादों या शुक्राणुनाशकों।
क्रोनिक गर्भाशयग्रीवाशोथ श्रम का एक सामान्य दुष्प्रभाव है।
गर्भाशयग्रीवाशोथ के लक्षणों में शामिल हो सकते हैं:
- योनि से असामान्य रक्तस्राव
- योनि का दर्द
- संभोग के दौरान दर्द
- पीठ दर्द
- श्रोणि में दबाव की भावना
- एक अप्रिय गंध के साथ सफेद या ग्रे योनि स्राव
गर्भाशयग्रीवाशोथ का आमतौर पर एंटीबायोटिक दवाओं के साथ इलाज किया जाता है। यदि अनुपचारित छोड़ दिया जाता है, तो यह गंभीर जटिलताओं को जन्म दे सकता है, जिसमें शामिल हैं बांझपन।
ग्रीवा कैंसर
मानव पैपिलोमावायरस (एचपीवी) के संक्रमण से सर्वाइकल कैंसर को बढ़ावा मिलता है। ज्यादातर महिलाओं को अपनी स्थिति के बारे में बहुत देर से पता चलता है, भले ही कैंसर का पता एक साधारण पैप स्मीयर द्वारा लगाया जाता है। कैंसर का जल्दी पता लगाना एक गैर-इनवेसिव प्रक्रिया की अनुमति देता है, जिसके बाद जटिलताओं दुर्लभ हैं।
पोलैंड में, केवल 40% महिलाएं ही ठीक होती हैं क्योंकि वे कैंसर के एक उन्नत रूप के साथ एक डॉक्टर के पास जाती हैं।
सरवाइकल कैंसर के लक्षणों में शामिल हो सकते हैं:
- अनियमित मासिक चक्र
- संभोग के बाद रक्तस्राव
- रजोनिवृत्ति के बाद खून बह रहा है
- दुर्गंधयुक्त योनि स्राव
- कब्ज़
- pollakiuria
- निचले पेट और काठ का क्षेत्र में दर्द
अंतर्गर्भाशयकला कैंसर
एंडोमेट्रियल कैंसर के सभी कारणों को पूरी तरह से समझा नहीं गया है, लेकिन यह ज्ञात है कि अगर जल्दी पता चला तो यह पूरी तरह से इलाज योग्य है। इसलिए, प्रत्येक महिला को नियमित रूप से स्त्री रोग विशेषज्ञ का दौरा करना चाहिए और एक साइटोलॉजी और ट्रांसवेजिनल अल्ट्रासाउंड होना चाहिए।
जिन महिलाओं ने अभी तक जन्म नहीं दिया है, 40 वर्ष से अधिक उम्र की महिलाएं, और पेरिमेनोपॉज़ल अवधि में अधिक वजन वाली महिलाएं या रजोनिवृत्ति के दौरान विशेष रूप से गर्भाशय कैंसर की चपेट में हैं।
एंडोमेट्रियल कैंसर के रूप में पेश कर सकते हैं:
- योनि से खून बहना जब होने की आशंका न हो (जैसे कि मासिक धर्म के बीच या रजोनिवृत्ति के बाद)
- भूरा योनि स्राव
- पेट के निचले हिस्से में दर्द
- संभोग के दौरान दर्द और रक्तस्राव
- सामान्य कमज़ोरी
- बिना किसी स्पष्ट कारण के वजन कम होना।
गर्भाशय के बारे में अन्य लेख भी पढ़ें:
- गर्भाशय का इलाज: यह क्या है?
- गर्भाशय के संकुचन: वे किन रोगों को इंगित करते हैं?
- आईयूडी: गर्भनिरोधक की यह विधि कैसे काम करती है?
- गर्भाशय के प्रकार: कारण और लक्षण
- गर्भाशय दोष और गर्भावस्था: क्या यह जोखिम में होगा?
- गर्भाशय आगे को बढ़ाव: कारण, लक्षण, उपचार

इस लेखक के और लेख पढ़ें



















-wywiad-z-prof-yon-barak.jpg)



